今回は腰痛のお話をしたいと思います。
腰痛は大まかにこの2つに分けることができます。
●器質的な腰痛
・ヘルニア、脊柱管狭窄症、すべり・分離症など
●機能的な腰痛
・筋力不足、柔軟性低下、自律神経の乱れなど
腰痛には急性症状と慢性症状の2つの傾向があります
急性の腰痛
●腰痛が出現してから2~3日未満
●激しい炎症を伴う
慢性の腰痛
●腰痛が出現してから数週間以上経つ
●軽減と増悪を繰り返す
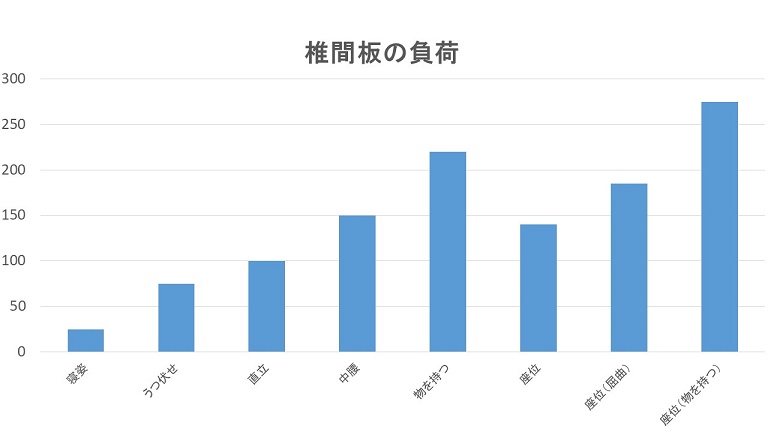
椎間板の負荷と姿勢
上のグラフは椎間板の負荷と姿勢の関係を表したグラフです。以下が椎間板の負荷に対する姿勢の数値です。
●寝姿:25%
●うつ伏せ:75%
●直立:100%
●中腰:150%
●物を持つ:225%
●座位:140%
●座位(屈曲):185%
●座位(物を持つ):275%
この中でも一番負荷が小さい寝姿でも25%椎間板に負荷が加わっているのがわかります。逆に最も負荷が大きいのは座位で物を持つ姿勢の275%になります。
腰痛の検査方法
腰痛の検査方法は医学的検査法とカイロプラクティック的検査法の2種類に分かれます。
医学的腰痛検査法
●レントゲン画像検査
●MRI 検査
●CT検査
●神経学的検査
●整形外科学的検査
●可動域検査
●視診・触診検査
カイロプラクティック的腰痛検査法
●視診・触診検査
●可動域検査
●モーションパルペーション
●筋力検査(MMT)
●下肢長差
●姿勢検査
腰痛の治療法&施術法
腰痛の治療法、施術法を西洋医学的方法とカイロプラクティック的方法のそれぞれの特徴で挙げたいと思います。
西洋医学的方法
●鎮痛薬
●湿布
●筋弛緩剤
●神経薬
●痛み止め注射(ブロック注射など)
●トリガーポイント注射
●カウンセリング
●認知行動療法
●運動、体操、ストレッチ
カイロプラクティック的方法
●脊椎アジャストメント
●関節モビライゼーション
●SOT(ブロック)
●キネシオテーピング
●アクチベーター
西洋医学的な腰痛治療の方法として一番特徴的なのがお薬です。一方のカイロプラクティックでは手技を用いが方法が特徴的と言えます。
西洋医学的腰痛
腰痛には医学的に様々な病名や疾患名があります。腰痛の種類だけでも数十種類はあるといえます。
以下に種類別に腰痛を挙げていきたいと思います。
腰部椎間板ヘルニア(腰痛)
腰部椎間板ヘルニア(腰痛)は、椎間板組織が突出あるいは脱出することで神経根を圧迫して腰、臀部、下肢に痛みを引き起こす疾患です。
また、椎間板ヘルニア(腰痛)は、椎間板組織が椎間板の外に突出、脱出した病態を形容する言葉でもあります。
発症要因
椎間板ヘルニア(腰痛)の発症要因として挙げられるのが、加齢、荷重ストレス、不良姿勢、怪我、精神的ストレスがあります。
また、スポーツにおいては重量物挙上やゴルフ、サッカー、野球、バレー、バスケットなどの捻転動作の多いスポーツでも起きやすい腰痛です。
好発年齢
腰部椎間板ヘルニアの好発年齢は10歳~60歳と幅広く、もっとも多いのは30代~40代と言われています。
年代によって椎間板ヘルニア(腰痛)の発症要因は異なり、若い世代はスポーツや怪我における要因が多く、20代以降は加齢、荷重ストレス、不良姿勢などの要因が多いとされています。また、60歳以降ではヘルニアよりも脊柱管狭窄症が多い傾向があります。
これは60歳以降になると椎間板の水分が著しく減少するため、ヘルニアを誘発させる要素よりも脊柱管狭窄による神経根圧迫の方が誘発されやすいからです。
したがって、60歳以降で椎間板ヘルニア(腰痛)がみられても椎間板の水分が少ないため神経根を傷つける可能性は低いといえます。
発症部位
腰部椎間板ヘルニアの好発部位はL4-5椎間板とL5-S 椎間板です。その他にL3-4椎間板がありますが、生体力学的に負担ががかりやすいのはL4-5椎間板とL5-S 椎間板であるため、この2つの部位が椎間板ヘルニア(腰痛)で多い傾向にあります。
症状
椎間板ヘルニア(腰痛)の症状の特徴として坐骨神経痛があります。椎間板に対する負荷が増加することで症状も増悪する傾向があります。以下がが増悪要因として挙げられます。
●前屈、後屈
●捻り
●座位
●中腰
●運動
神経圧迫の機序
椎間板ヘルニア(腰痛)により神経圧迫がみられても、神経そのものに傷や炎症がなければ痛みやしびれが起きることはないと考えていいでしょう。
また、これは椎間板ヘルニア(腰痛)以外の脊柱管狭窄症(腰痛)、腰椎分離・すべり症(腰痛)、仙腸関節障害(腰痛)などが原因の腰痛で出現する※神経症状全般に言えます。
※精神的ストレスからくる腰痛は神経に傷や炎症がみられなくても坐骨神経痛などの神経症状が出現することがあります。
神経の変性は以下の三段階に分けることができます。
● 一段階:Neuropraxia (神経遮断、神経麻痺、一過性伝導障害)
●二段階:Axonotmesis(軸索断裂)
●三段階:Neurotmesis(神経断裂、軸索離断)
上記の三段階はレベル3になるほど神経の損傷がひどくなります。徒手療法において改善傾向が示せるレベルは一段階までが限度です。二段階以上は徒手療法で改善することは難しいレベルです。
しかし、一段階でも神経麻痺は徒手療法での改善はほぼ不可能と言えます(一過性の麻痺であれば別ですが、それでも可能性は低いといえます)。
椎間板ヘルニア(腰痛)の検査方法
椎間板ヘルニア(腰痛)に限らず腰痛の西洋医学的な検査法として用いられているのは画像検査、整形外科学検査、神経外科学検査などが挙げれます。
●レントゲン画像
●MRI画像
●CT画像
●整形外科学検査
●神経外科学検査
整形外科学検査
椎間板ヘルニア(腰痛)に限らず、腰痛の検査において多い検査法の一つに整形外科学検査があります。特に椎間板ヘルニア(腰痛)で用いられる検査法は以下が挙げられます。
●SLR検査
●ダブルレッグ
●ブラガーテスト
●大腿神経伸展テスト
くしゃみや咳でヘルニアに!?
椎間板ヘルニア(腰痛)はその病態から、くしゃみや咳で出現、増悪するケースがあります。
理由はくしゃみや咳をすることで腹腔内圧が高まり、ヘルニアの突出や脱出を誘発させてしまうからです。これは脊
柱管狭窄症(腰痛)でもみられる傾向があります。
ぎっくり腰
ぎっくり腰(腰痛)は、腰の筋肉、筋膜、靭帯、関節包などの組織が突発的に引き延ばされることで出現します。
ぎっくり腰(腰痛)は激しい痛みと炎症を伴うのが特徴です。
発症要因
ぎっくり腰(腰痛)の発症要因として挙げられるのが加齢、荷重ストレス、精神的ストレス、血行不良、不良姿勢があります。特に中腰姿勢はぎっくり腰(腰痛)の天敵といえる姿勢でもあります。
好発年齢
ぎっくり腰(腰痛)の好発年齢は20~60代と幅広いのが特徴です。また、近年は精神的ストレスによるぎっくり腰(腰痛)も増加している傾向もあり、比較的若い世代でぎっくり腰(腰痛)が出現しています。
ぎっくり腰によって痛めやすい部位
・脊柱起立筋
・腰方形筋
・大腰筋
・椎間関節
・仙腸関節
・腰椎の靭帯
・骨盤の靭帯
・椎間板組織
これらの組織が微小損傷を引き起こし炎症反応が現れます。また、ぎっくり腰になったとき、人によって楽な姿勢が異なるのは損傷した部位が異なるからです。
また、ぎっくり腰は情動や感情を司る大脳辺縁系にも負担をかけるため幅広いアプローチが必要になります。
では、ぎっくり腰になった場合どのような処置を行ったらいいのかをお話していきたいと思います。
ぎっくり腰の応急処置
まずは応急処置の定番ともいえるRICEです。
・R:安静
・I:アイシング
・C:圧迫
・E:挙上
特にRICEの中でも大事なのがアイシングです。
このアイシングをすぐ行うか否かで回復時間がかなり変わってきます。アイシングはタオル一枚を患部当て、その上から氷水を当てます。
低温やけどしないように気を付けながら20~30分間隔で氷水を当ててください。
個人差はありますが炎症反応は48~72時間はありますので、アイシングは炎症反応が始まった初日が勝負どころです。
豆知識:ぎっくり腰で大事なのはアイシングです。私がお勧めするのはアイシングとホットを交互に繰り返すことです。 炎症は痛みを誘発させますが組織治癒のサインでもあります。
よってアイシングオンリーではなくホットも加えることを私はお勧めします。しかし、比率としては8対2でアイシングをメインで行ってください。
次に安静時における姿勢です。姿勢は個々により損傷部位が異なるため一概にこれが一番とは断言できませんのが、基本は楽な姿勢です。
損傷部位が刺激されない姿勢であれば、うつ伏せ、仰向け、横向きいずれでも構いません。
しかし、妊娠中や狭窄症などの場合は姿勢に気を付けなければいけませんので注意してください。また、動く際は体をねじる動きはすべてのぎっくり腰においてNGの動きなのでこれも注意してください。
次に圧迫です。安静にして長時間のアイシングが可能であれば自分の手を使って患部を氷水で圧迫するとさらに良いでしょう。
圧迫は痛みを誘発させる神経の興奮を抑制させる効果があります。しかし、ぎっくり腰になったときに場所が外だった場合は万事休すでしょう。
そして、テーピングです。テーピングは非伸縮性のキネシオテーピングをお勧めします。キネシオテープじゃなくて湿布がいいという方はそちらでも構いません。湿布や痛み止めはプラセボ効果を誘発させやすいためセルフケアにおいて活用しない手はないでしょう。
因みにテーピングの貼り方ですが、基本は損傷部位に沿って左右2本ずつ貼るか、骨盤から脊柱に沿って左右2本ずつ貼るかのどちらかがマストでしょう。
骨盤圧迫
ぎっくり腰になる方は、仙腸関節の可動性亢進がみられる傾向があります。予防法としては骨盤周囲にサポーターを巻いて仙腸関節を保護することが望ましいと思います。
脊柱管狭窄症
脊柱管狭窄症(腰痛)は、脊柱管において椎骨や黄色靭帯が摩耗や肥厚することで脊柱管内の神経や神経根を圧迫して腰、臀部、下肢に痛みを引き起こす疾患です。
発症要因
脊柱管狭窄症(腰痛)の発症要因として挙げられるのが、加齢、荷重ストレス、不良姿勢があります。
特に加齢による脊柱管の退行性変性が脊柱管狭窄症(腰痛)の最大要因と言えます。
また、50代以降で脊柱管狭窄症(腰痛)になる方は長年のゴルフがきっかけで起きるケースが多くみられます。
理由は先述したようにゴルフは捻転動作が多いため、椎間板や脊柱管にかかる負担が多いからです。
好発年齢
脊柱管狭窄症(腰痛)の好発年齢は50歳~80歳で、もっとも多いのは60代~70代と言われています。
若い人では脊柱管よりも椎間板への生体力学的な神経への負担が多いきいため、脊柱狭窄症(腰痛)になる方は少ないと言えます。
発症部位
脊柱管狭窄症(腰痛)の好発部位は椎間板ヘルニアと同様でL4-5椎間板とL5-S 椎間板です。脊柱管狭窄症(腰痛)においても生体力学的に負担ががかりやすいのはL4-5椎間板とL5-S 椎間板であるため、この2つの部位が脊柱管狭窄症(腰痛)で多い傾向にあります。
症状
脊柱管狭窄症(腰痛)の特徴的な症状は間欠性跛行が挙げられます。間欠性跛行は歩行時や立位姿勢において脊柱管に負担がかかることで坐骨神経痛や下肢のしびれが出現する症状です。
また、座位や腰を曲げる動作では脊柱管に負担がかからないため症状が出現することがほぼありません。この原理により間欠性に症状が出現することからそう呼ばれています。
また、間欠性跛行は脊柱管狭窄症(腰痛)以外に閉塞性動脈硬化症でも出現する症状です。脊柱管狭窄症(腰痛)と閉塞性動脈硬化症の違いは、脊柱管狭窄症(腰痛)の場合は腰を曲げても症状が持続するか、しないかの特徴があります。
坐骨神経痛
坐骨神経痛(腰痛)は腰痛の中でもトップクラスの症状の一つです。好発年齢は幅広く20代以降の幅広い年代の方に出現する症状と言えます。
坐骨神経痛(腰痛)は疾患名ではなく、症状の一つを表す言葉です。では具体的に坐骨神経痛はどのような病気や疾患に出現しやすいかを列挙すると以下になります。
・椎間板ヘルニア
・脊柱管狭窄症
・腰椎分離、すべり症
・変形性股関節症
・脊髄症
・動脈硬化症
・仙腸関節障害
・むずむず症候群
・筋膜性疼痛
・トリガーポイント性疼痛
・心因性腰痛
・身体表現性障害
・圧迫骨折など
中でも多いのが椎間板ヘルニアと脊柱管狭窄症による坐骨神経痛だと思われます。この二つの病気は加齢等が原因ですが、両者とも末梢神経が傷つき、神経性の炎症を引き起こすことで腰や下肢に激しい痛みが出現するのが特徴です。
また、これらの疾患は軽症からから重症まで幅広く、重症のケースでは生活にも支障が出るためほとんどの場合、手術対象となることが多いです。